
Ung thư vú đề cập đến một nhóm các bệnh trong đó những thay đổi DNA của các tế bào trong mô vú dẫn đến tăng trưởng không kiểm soát được. Sự tăng trưởng tế bào không kiểm soát được thường tạo thành các cục u có thể sờ thấy (có thể cảm nhận được) hoặc có thể nhìn thấy trên X-Quang.
Ung thư vú xâm lấn thường bắt đầu trong các ống dẫn sữa đến núm vú (ung thư biểu mô ống) hoặc các tuyến tạo sữa (ung thư biểu mô tiểu thùy). Ung thư biểu mô tại chỗ (DCIS) là một dạng ung thư vú và là tiền thân của ung thư xâm lấn.
Ung thư vú là do sự thay đổi DNA dẫn đến sự phát triển không kiểm soát của các tế bào trong mô vú. Hầu hết những thay đổi DNA này xuất hiện lẻ tẻ và không thể dự đoán một cách chắc chắn được. Khoảng dưới 10% của tất cả các trường hợp ung thư vú là do gen di truyền.

Có một số yếu tố nguy cơ làm tăng khả năng phát triển ung thư vú, nhưng điều này không có nghĩa là bạn bị bệnh ung thư.
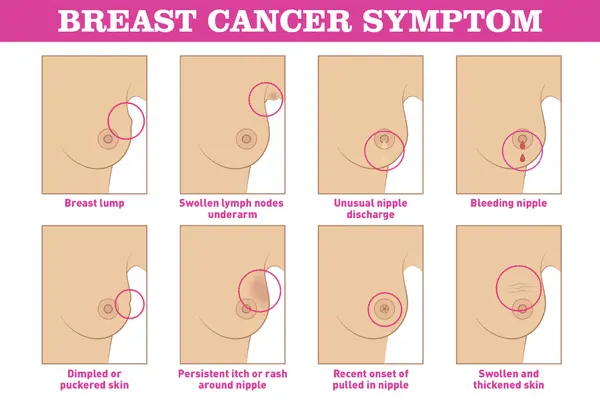
Tầm soát ung thư vú cho phép phát hiện ung thư trước khi bệnh phát triển các triệu chứng (chẳng hạn như sờ được khối u). Ung thư vú được phát hiện khi thực hiệntầm soát thường là khối u nhỏ và ở giai đoạn đầu. Kích thước khối u và mức độ lây lan sang các hạch bạch huyết lân cận là một số yếu tố quan trọng nhất trong việc dự đoán tiên lượng (triển vọng) của người phụ nữ mắc bệnh này.
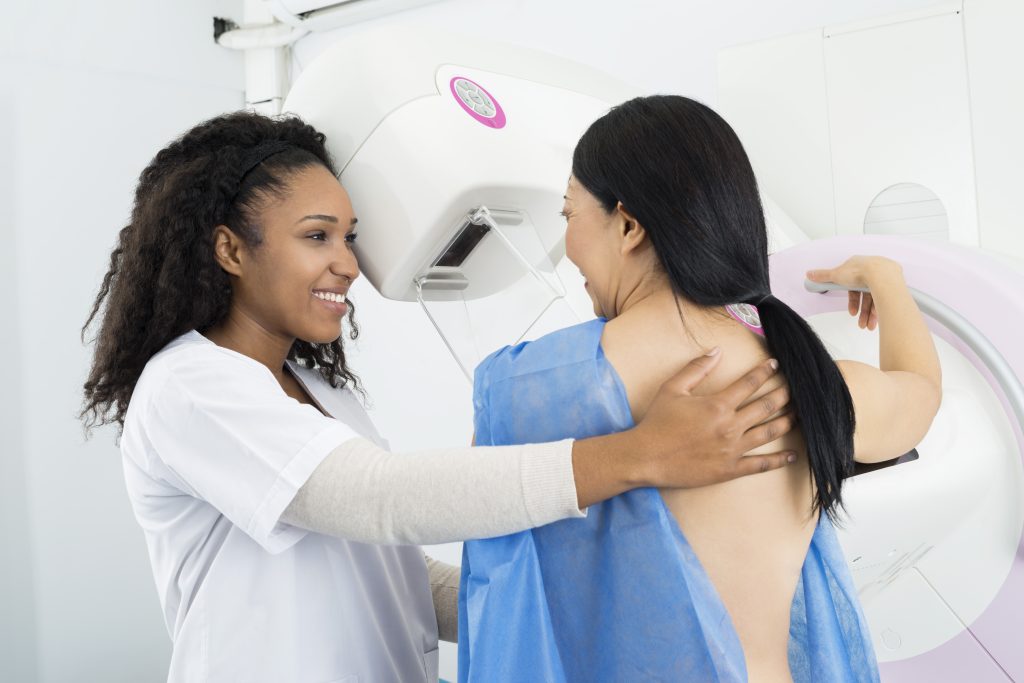
Chụp X-quang tuyến vú là phương pháp sử dụng tia X để thu lại hình ảnh tuyến vú. Phương pháp này được sử dụng để phát hiện và chẩn đoán bệnh về vú ở những phụ nữ có vấn đề về vú, chẳng hạn như khối u, đau nhức hoặc tiết dịch núm vú, cũng như đối với những phụ nữ không mang biểu hiện của bệnh về vú.
Thủ thuật này cho phép phát hiện các khối u ung thư không thể sờ thấy bằng tay hoặc các khối u ở vú chưa phải là ung thư nhưng có nguy cơ phát triển thành khối u ung thư.
Nếu phát hiện (các) khối u đáng ngờ trên phim chụp X-quang tuyến vú, có thể tiến hành siêu âm vú để bổ sung thông tin từ hình ảnh chụp X-quang tuyến vú để xác định bước điều trị thích hợp tiếp theo.
Chụp X-quang tuyến vú tầm soát được khuyến nghị cho phụ nữ khỏe mạnh từ 50 tuổi trở lên bởi các hiệp hội y tế lớn như Đại học Bác sĩ Hoa Kỳ và Hiệp hội Ung thư Hoa Kỳ. Đối với những phụ nữ khỏe mạnh trong độ tuổi từ 40–49, quyết định thực hiện chụp X-quang tuyến vú nên được cá nhân hóa.
Những phụ nữ có đột biến gen đã biết làm tăng nguy cơ phát triển ung thư vú và các bệnh ung thư khác trong đời nên thảo luận với bác sĩ chuyên khoa ung thư vú về việc bắt đầu thực hiện các biện pháp tầm soát ở độ tuổi sớm hơn cũng như vai trò của phẫu thuật phòng ngừa.
Liều lượng bức xạ từ chụp X-quang tuyến vú tiêu chuẩn là rất nhỏ và an toàn cho phụ nữ khỏe mạnh. Người ta ước tính rằng một lần chụp X-quang tuyến vú tương đương với liều lượng của bức xạ nhận được từ môi trường xung quanh trong vòng hai tháng.
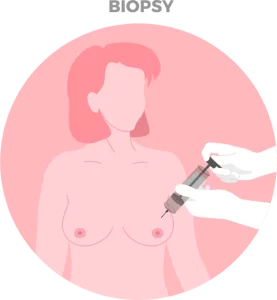
Hầu hết các khối u nhìn thấy trên chụp X-quang tuyến vú là lành tính (không phải ung thư). Khi nghi ngờ có ung thư, cần phải sinh thiết vú bằng kim để lấy mô để phân tích bằng kính hiển vi. Sinh thiết bổ sung và đặt các kẹp đánh dấu nhỏ bên trong mô vú (để xác định vị trí cần thiết) có thể được yêu cầu để xác nhận xem các hạch bạch huyết mở rộng/nghi ngờ dưới cánh tay có bị ảnh hưởng bởi khối u hay không.
Sau khi xác nhận chẩn đoán ung thư vú, xét nghiệm bổ sung sẽ được thực hiện để hiểu rõ loại phụ, phân loại khối u, biểu hiện của các thụ thể hormone (estrogen và progesterone) và protein HER2. Những yếu tố này sẽ hỗ trợ bác sĩ chuyên khoa ung thư vú lập kế hoạch quản lý cho bệnh nhân.
Ngoại trừ những trường hợp khối u rất nhỏ, bệnh nhân nên tiến hành chụp cắt lớp bổ sung để xác định mức độ lan rộng (hoặc lây lan) của khối u. Có thể sử dụng các phương thức chụp như CT (chụp cắt lớp vi tính), quét xương, PET hoặc MRI.
Tại The Cancer Centre, việc điều trị ung thư vú phụ thuộc phần lớn vào giai đoạn ung thư, biểu hiện của các thụ thể hormone/HER2, theo yêu cầu của bệnh nhân và các bệnh đi kèm sức khỏe (sự hiện diện của các rối loạn hiện có khác).
Điều trị ung thư vú dựa trên giai đoạn ung thư:
Là bác sĩ chuyên khoa ung thư, chúng tôi hợp tác rất chặt chẽ với bác sĩ phẫu thuật vú và bác sĩ phẫu thuật thẩm mỹ để đạt được kết quả tối ưu về mặt điều trị bệnh ung thư đồng thời mang lại tính thẩm mỹ cho bệnh nhân. Dưới đây là các loại phẫu thuật khác nhau để điều trị ung thư vú:
Thuốc bổ trợ (trước phẫu thuật hoặc sau phẫu thuật) có thể được dùng để giảm nguy cơ tái phát ung thư và cải thiện cơ hội chữa khỏi.
Những tiến bộ gần đây đã cho thấy việc sử dụng cấu hình bộ gen, đặc biệt là ở các khối u không có biểu hiện quá mức của protein HER2, để lựa chọn tốt hơn những bệnh nhân sẽ được nhận lợi ích từ hóa trị bổ trợ và tránh sử dụng hóa trị ở những bệnh nhân có nguy cơ tái phát thấp hơn.
Việc lựa chọn thuốc phụ thuộc vào sự biểu hiện hormone, sự biểu hiện quá mức của protein HER2 và các dấu hiệu phân tử mới hơn khác để nâng cao chất lượng cuộc sống và khả năng sống sót.
Hóa trị đề cập đến các loại thuốc chống ung thư hoạt động theo nhiều cách khác nhau để tiêu diệt tế bào ung thư. . Có nhiều loại thuốc hóa trị có hiệu quả đối với bệnh ung thư vú. Hầu hết các loại thuốc này đều ở dạng tiêm tĩnh mạch (IV) nhưng cũng có dạng uống.
Tùy thuộc vào tình trạng ung thư vú, đôi khi hóa trị có thể được thực hiện cùng với phẫu thuật, hoặc được chỉ định dùng riêng cho những lúc khác mà không cần phẫu thuật.
Hóa trị được thực hiện theo các chu kỳ (lịch trình) khác nhau, thường là tiêm mỗi 1–4 tuần. Đôi khi, hóa trị được thực hiện theo một lịch trình điều chỉnh (dùng liều thấp liên tục) để cải thiện khả năng dung nạp thuốc.
Các tác dụng phụ của hóa trị khác nhau; không phải tất cả các loại thuốc đều dẫn đến tình trạng rụng tóc, nôn mửa nghiêm trọng hoặc suy giảm hệ miễn dịch nghiêm trọng . Bác sĩ ung thư có thể kiểm soát và hướng dẫn bạn đối phó các tác dụng phụ của hóa trị bằng thuốc hỗ trợ.
 b) Liệu pháp nội tiết tố
b) Liệu pháp nội tiết tố2/3 bệnh nhân ung thư vú có các thụ thể được kích thích bởi các kích thích tố nữ tự nhiên (estrogen và progesterone). Đối với những phụ nữ này, liệu pháp nội tiết tố ngăn chặn sự tương tác giữa nội tiết tố nữ và các thụ thể này.
Điều trị nội tiết tố có thể được sử dụng đồng thời với liệu pháp bổ trợ (sau phẫu thuật) trong 5–10 năm hoặc cho các trường hợp đã tái phát. Các chất ức chế Aromatase và Fulvestrant được chấp thuận để sử dụng sau mãn kinh, trong khi Tamoxifen có thể được sử dụng ở cả trước và sau mãn kinh. Những loại thuốc này có cấu hình tác dụng phụ hơi khác nhau và những bệnh nhân không dung nạp với một loại thuốc có thể chuyển sang một loại thuốc khác để dung nạp tốt hơn.
Một số tế bào ung thư vú có đột biến gen trội dẫn đến sự phát triển của ung thư. Việc tìm hiểu và nhận thức rõ về những đột biến này đã dẫn đến sự phát triển của các loại thuốc đặc biệt ngăn chặn những đột biến này:

Xạ trị là điều trị bằng các tia năng lượng cao để tiêu diệt các tế bào ung thư.
Xạ trị bổ trợ để giảm nguy cơ tái phát cục bộ được khuyến khích cho những phụ nữ:
Ung thư vú là bệnh ung thư phổ biến nhất ở phụ nữ Singapore. Tuy nhiên, tầm soát ung thư vú giúp phát hiện ung thư ở giai đoạn sớm hơn và cứu sống bệnh nhân. Ngoài ra còn có những tiến bộ lớn trong điều trị ung thư vú với việc lựa chọn nhiều công cụ hơn, nhiều loại thuốc có mục đích hơn để cải thiện hiệu quả và giảm tác dụng phụ, kỹ thuật xạ trị và phẫu thuật hiện đại hơn, dịch vụ chăm sóc hỗ trợ tốt hơn.
Hãy đến The Cancer Centre tại Singapore để biết các lựa chọn điều trị và tầm soát ung thư vú.
Nguồn:
The Cancer Centre @ Mount Elizabeth Orchard
3 Mount Elizabeth #03-04
Mount Elizabeth Medical Centre
Singapore 228510

BOOK AN APPOINTMENT
Được thành lập vào năm 2005, Tập đoàn Y tế Singapore (SMG) là một tổ chức chăm sóc sức khỏe với mạng lưới các nhà cung cấp chuyên khoa tư nhân trên bốn trụ cột đã được thiết lập - Thẩm mỹ, Chẩn đoán hình ảnh & Sàng lọc, Ung thư và Sức khỏe Phụ nữ và Trẻ em. Tại Singapore, SMG có hơn 40 phòng khám có vị trí chiến lược ở trung tâm Singapore và các khu trung tâm. Ngoài Singapore, SMG cũng đã có mặt tại Indonesia, Việt Nam và Úc. Tìm hiểu về chính sách bảo mật của chúng tôi tại đây.
